LA TERAPIA DELLA CALCOLOSI COLESTEROLICA
LA TERAPIA DELLA CALCOLOSI COLESTEROLICA
COME PREVENIRE LA FORMAZIONE DEI CALCOLI
17 Ottobre 2017QUALI INDAGINI DIAGNOSTICHE EFFETTUARE NEL SOSPETTO DI UNA LITIASI DELLA COLECISTI
19 Ottobre 2017Gli anni ’70 sono stati testimoni di una grande innovazione farmacologica nella terapia della calcolosi colesterolica della colecisti che si basava sulla somministrazione di Acidi biliari, sostanze prodotte dal nostro stesso organismo. Questi, assunti per bocca, sottosaturando la bile di colesterolo, riuscivano, in una percentuale non trascurabile di casi, a sciogliere i calcoli. Il primo Acido biliare utilizzato è stato l’Acido Chenodesossicolico, un acido primario il quale, dando frequenti complicanze quali la diarrea e l’innalzamento delle transaminasi, spesso non poteva più essere assunto dal paziente. Ben presto fu sostituito dall’Acido Ursodesossicolico, un acido terziario il cui nome deriva dall’orso bruno cinese (Yutan) dal quale originariamente veniva estratto. In questo paese infatti i medici utilizzavano la bile dell’orso per curare i disturbi digestivi.
Questo acido non dava effetti collaterali ed era molto ben tollerato. Il successo delle terapia era però condizionato da un’accurata selezione dei pazienti da trattare. I calcoli che potevano essere disciolti dovevano essere di colesterolo e non contenere calcio (calcoli “radiotrasparenti” cioè invisibili ai raggi X) ed il dotto cistico doveva essere pervio ovvero “aperto” al fine di permettere l’ingresso nella colecisti dell’Acido Ursodesossicolico secreto dal fegato con la bile. Mentre la pervietà o meno del dotto cistico era facilmente dimostrabile sottoponendo il paziente ad un esame radiologico oggi in disuso: la “colecistografia orale”, la valutazione della radiotrasparenza del calcolo era affidata esclusivamente ad un esame radiologico: l’RX diretta dell’ipocondrio destro. Si è visto in seguito, con l’avvento della Tomografia Computerizzata, che una percentuale elevata di calcoli classificati come radiotrasparenti e cioè privi di contenuto calcico, ne contenevano invece una quantità rilevante.
Questo spiegava così in parte il non trascurabile numero di insuccessi della terapia con Acido Ursodesossicolico: una selezione errata dei pazienti che potevano essere trattati. Un altro motivo di insuccesso era dovuto alla valutazione sull’avvenuta dissoluzione del calcolo che poteva essere effettuata solo attraverso un esame radiografico. Con l’avvento dell’ecografia, tecnica molto più sensibile nel visualizzare la presenza di microcalcoli o microframmenti residui nella colecisti, tale valutazione venne effettuata con una precisione molto più accurata. Si evitò così di commettere l’errore di giudicare “stone-free” pazienti i cui calcoli non si erano mai disciolti completamente. L’errore diagnostico dell’avvenuto “stone-free” aveva delle conseguenze anche nel follow-up dei pazienti le cui recidive erano considerate essere del 10% annuo se questa valutazione veniva effettuata radiologicamente oppure del 5% annuo se questa era ecografica.
In realtà la percentuale di recidive annue valutate radiologicamente risultava essere doppia in quanto verosimilmente non si trattava di “recidive vere” ma di aumenti volumetrici di microframmenti la cui dissoluzione non era mai avvenuta.
Nel 1985 nell’Ospedale Grosshadern di Monaco un’equipe di gastroenterologi, diretta dal Prof. Paumgartner, trattava con la Litotrissia Extracorporea (Lithos dal greco: pietra) un calcolo della colecisti. La strategia terapeutica seguita dai tedeschi era quella di sottoporre il paziente ad un unico intervento di Litotrissia utilizzando un numero limitato di onde d’urto (non più di 1500) generate a basse potenze (max 19 kV). Si cercava, in questo modo, di ottenere una frantumazione grossolana del calcolo seguita da un dissoluzione chimica dei frammenti residui con Acidi biliari. Questi venivano assunti per via orale dai pazienti tutte le sere per un periodo di tempo variabile da mesi fino anche a due anni. I calcoli da trattare dovevano essere non più di tre e la loro composizione di colesterolo puro o con piccole calcificazioni all’interno o periferiche. Il binomio terapeutico era dunque: “frammentazione-dissoluzione chimica” del calcolo. I risultati ottenuti erano buoni mai i tempi di dissoluzione un po’ lunghi: 30% di stone-free a 2 mesi, 63% a 4-8 mesi e 91% a 12-18 mesi (Sackmann 1988).
Tutto ciò era dettato da motivi di estrema prudenza di fronte ad una tecnica ancora nuova che poteva avere ipotetici rischi legati alle onde d’urto. Queste in realtà venivano già diffusamente utilizzate da cinque anni dagli urologi per il trattamento dei calcoli renali senza creare complicanze di rilievo.
A limitare le capacità terapeutiche della litotrissia biliare contribuivano anche le case costruttrici dei litotritori le quali commercializzavano a tal fine o apparecchiature di bassa potenza (litotritori piezoelettrici o elettromagnetici di prima generazione) o apparecchiature che non avevano un sistema di puntamento ecografico del calcolo in-line in tempo reale con il quale le onde ultrasonore diagnostiche e le onde d’urto terapeutiche potevano percorrere nel corpo lo stesso tragitto fino al bersaglio.
Tutto ciò palesemente emerse nei tre studi multicentrici effettuati negli Stati Uniti: American National Multicenter Study (Medstone), Technomed Multisite American Trial e American Dornier Multicenter Study. La Medstone, una casa costruttrice americana, fabbricava un litotritore elettroidraulico sprovvisto di puntamento ecografico in tempo reale con il quale si otteneva una percentuale di clearance a 6 mesi per i calcoli unici del 51% contro quella del 78% riportata dal Prof. Paumgartner. La Technomed, casa costruttrice francese, anch’essa produceva una macchina elettroidraulica sprovvista di puntamento in tempo reale e la clearance a 6 mesi era solo del 39%. Nello studio multicentrico Dornier la percentuale di clearance a 6 mesi era solo del 48% ma in questo caso l’errore fu quello di ritenere, erroneamente, che la potenza prodotta a 18 kV con le apparecchiature Dornier esportate negli Stati Uniti fosse la stessa di quella generata sempre a 18 kV dal prototipo utilizzato dal Prof. Paumgartner. In realtà le macchine di seconda generazione impiegate dagli americani al voltaggio di 18 kV sviluppavano una potenza inferiore.
A questi risultati negativi si sono aggiunti anche quelli del Dornier National Biliary Lithotripsy Study (DNBLS) riportati da Schoenfield nel 1990 con una percentuale di clearance solo del 35%. Anche in questo trial la potenza utilizzata era bassa, il massimo numero di onde d’urto non superava 1600 e non venivano effettuati più di due trattamenti a paziente.
Nel 1988 abbiamo proposto una nuova condotta terapeutica: “La strategia della polverizzazione del calcolo” sostenendo che il fine della Litotrissia non doveva essere quello della frammentazione bensì quello della “Polverizzazione”. Con questo termine abbiamo inteso la riduzione del calcolo in una polvere ecogena (aggregati di cristalli del diametro di alcune centinaia di micron) o in particelle della grandezza di granelli di sabbia. La differente strategia terapeutica consisteva nella sostituzione del binomio “frammentazione – dissoluzione chimica” con quello della “polverizzazione –espulsione meccanica” dei microframmenti residui attraverso le contrazioni della colecisti utilizzando come via di eliminazione la via biliare principale. Questa via era da tutti ritenuta, fino ad allora, un percorso pericoloso che poteva causare complicanze.
Abbiamo così dimostrato e pubblicato (GUT 1994;35:117-21)che, utilizzando un voltaggio medio di 19 kV, un numero di onde d’urto più elevato (fino a 2600) ed un numero maggiore di trattamento per singolo paziente, la Litotrissia biliare poteva conseguire risultati eccellenti. Le percentuali di clearance per tutti i tipi di litiasi erano, dopo una sola settimana, del 30.6%, dopo 6 mesi dell’71.4% e dopo 1 anno del 93.9% (fig. 10) con indicazioni estese fino a calcoli del diametro di 4 centimetri, calcoli parzialmente radiopachi e litiasi multiple occupanti fino la metà del volume colecistico.
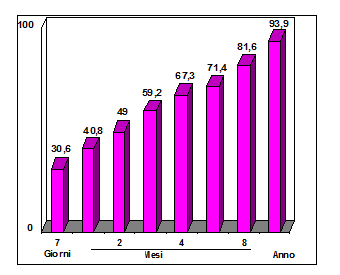
Figura 10 – Percentuali di pazienti “stone-free” nell’arco di 1 anno
Quando veniva raggiunta la “Polverizzazione” i tempi di clearance erano: 43% dopo una settimana e 57% dopo un mese.
Ottenendo queste percentuali di clearance in tempi così brevi apparve evidente come le contrazioni della colecisti avessero un ruolo fondamentale nell’eliminazione rapida dei microframmenti e come questi potessero essere espulsi attraverso la via biliare, causando effetti collaterali solo nell’1.4% dei casi.
Questi erano dovuto ad ostruzioni della via biliare principale che venivano trattate per via endoscopica e ad una pancreatite acuta moderata risoltasi spontaneamente nell’arco di 48 ore.
In seguito anche altri ricercatori hanno convenuto che questa era la strategia migliore da seguire ed hanno iniziato ad utilizzare potenze più elevate ed un numero maggiore di onde d’urto sottoponendo i pazienti a più trattamenti.
Nel ’91 Sackmann migliorò i suoi risultati utilizzando potenze più elevate.
Nel ’92 Hiromu Mori utilizzando potenze elevate e sottoponendo i pazienti a multipli trattamenti riportò una clearance a 6 mesi per i calcoli unici del 72-73% e per le litiasi multiple del 40-45%.
Nel ’94 Soehendra riprese il termine di “polverizzazione” ed estese le indicazioni anche ai calcoli interamente calcifici affidando il problema della clearance esclusivamente alle contrazioni della colecisti senza l’ausilio terapeutico degli Acidi biliari. Ottimi i suoi risultati con una clearance ad 1 anno dell’80% per le litiasi radiotrasparenti e del 77% per quelle calcifiche.
Nel ’97 Sauter in uno studio randomizzato riportò una clearance complessiva a 6 mesi del 59%.
Nel ’99 Rabenstein affermò che l’end point della litotrissia doveva essere la “polverizzazione” riportando una clearance ad 1 anno dell’87.5%.
Nel 2000 Uchiyama pubblicò i risultati di uno studio su calcoli interamente calcifici con una clearance ad 1 anno del 57.7% e su calcoli con orletto calcifico dell’87.5%. Dopo anni di sperimentazioni, la messa a punto della Litotrissia biliare veniva ottenuta con la nostra “strategia della polverizzazione”.
Dopo aver dimostrato che, ove esistano le indicazioni, la Litotrissia è una tecnica valida per esaminare i calcoli dalla colecisti, il secondo problema che abbiamo dovuto affrontare è stato quello di verificare se era metodologicamente corretto utilizzare questa tecnica se, come è tutt’ora opinione diffusa, per curare efficacemente la colelitiasi, è necessario rimuovere anche la colecisti. Infatti si ritiene che quest’organo, se presente, può essere causa di frequenti recidive. Negli anni 50 in effetti la colelitiasi era ancora vista come una malattia della colecisti che iniziava con una sua infiammazione seguita da un’esfoliazione delle cellule delle pareti che andavano a costituire il nucleo del calcolo di colesterolo. Negli anni 60-70 fu dimostrato che il difetto eziopatogenetico della colelitiasi risiedeva in un’eccessiva secrezione epatica di colesterolo ed in seguito fu scoperta l’importanza dei fattori nucleanti. Recenti osservazioni hanno dimostrato che anche un rallentato transito intestinale può promuovere la formazione dei calcoli.
L’importanza della colecisti nella litogenesi è stata oggi ridimensionata nel senso che essa potrebbe solo “favorire” la nucleazione dei cristalli o attraverso la sua ipocontrattilità, responsabile di stasi biliare, o attraverso la secrezione di un gel glicoproteico da parte del suo epitelio mucoso il quale agirebbe come “fattore nucleante”.
Gli studi pubblicati in questi anni sulle recidive dopo dissoluzione chimica con follow-up radiologici sono in accordo tra loro.
Ogni anni l’incidenza è circa il 10% e non sembra persistere dopo il 5° anno.
Dopo litotrissia il rischio di recidive, valutato con follow-up ecografici e pertanto più accurati, risulta molto ridotto e pari ad un 2-6% annuo. L’osservazione di questi dati ridimensiona pertanto il problema delle recidive ed altri studi affermano che queste interessano soprattutto due categorie di pazienti: quelli affetti da litiasi multipla e quelli con colecisti ipocontrattili.
Sulla base di quanto detto riteniamo pertanto che la Litotrissia Extracorporea non sia soltanto una tecnica efficace e non invasiva nel rimuovere i calcoli dalla colecisti ma che è anche metodologicamente corretto ricorrere ad essa in quanto la sua ablazione chirurgica, al fine della prevenzione delle recidive, può non essere necessaria se il difetto metabolico è stato transitorio (ad es. gravidanze) o se si interviene con una correzione del metabolismo epatico somministrando Acidi biliari per os.
Le conclusioni di un articolo di Mulagha e Fromm del Department of Medicine della George Washington University pubblicato nel Marzo 2000 dal titolo “ESWL of gallstones revisited; current status and future promises” sono state le seguenti: “Advances in lithotripsy technology have made ii possible to fragment stones into very small, sand-like particles (“Pulverization”) which clear the gallbladder faster than large fragments. Recent studies provide evidence that adjuvant bile acids may not be necessary in most cases in which pulverization is achieved. Good gallbladder emptying appears both to promote the clearance of gallstones after lithotripsy and to decrease their recurrence”.
Nel 1987, con l’avvento della Colecistectomia Laparoscopica proposta da Philippe Mouret a Lione, la chirurgia ha preso nuovamente il sopravvento nella terapia della calcolosi della colecisti.
Si tratta di una tecnica chirurgica “mini invasiva” che ha avuto un cosiddetta “curva di apprendimento” molto lunga e che pertanto, durante i primi quindici anni di vita, è stata responsabile di complicanze superiori rispetto a quelle della colecistectomia tradizionale, soprattutto più gravi quali le lesioni della via biliare principale (dieci volte più frequenti!). Queste complicanze ancora oggi continuano a costituire un problema. Oggi vengono riportate lesioni delle vie biliari che raggiungono il 2.5%, emorragie non controllabili durante l’intervento fino all’8% dei casi le quali richiedono il passaggio all’intervento tradizionale, lesioni della vena Porta nel 4% oltre ad altre complicanze di minore entità.
Non sempre inoltre questa tecnica riesce ad essere portata a termine. Mediamente in un 10% dei casi il chirurgo deve sospendere questo tipo di intervento per una sopraggiunta complicanza o difficoltà tecnica e passare alla colecistectomia tradizionale prolungando così i tempi anestesiologici ed effettuando una chirurgia indubbiamente più complessa e più invasiva. Questo tipo di intervento viene chiamato “Riconversione” e non è considerato, da molti chirurghi, una complicanza.
Dalle esperienze vissute e dai dati riportati in letteratura abbiamo maturato la convinzione che il successo di questa tecnica, non certamente facile da imparare né da eseguire, dipende soprattutto dall’esperienza e dall’abilità dell’operatore. Detto questo, in centri qualificati, in mani esperte ed anche alla luce delle innovazioni tecnologiche dello strumentario messo a disposizione dei chirurghi, oggi si ritiene che rappresenti il “gold standard chirurgico” per il trattamento della litiasi della colecisti.
Il metodo chirurgico è, indubbiamente, quello più sbrigativo per risolvere il problema.
A questo si sono convertiti anche molti gastroenterologi ma sicuramente, da un punto di vista fisiopatologico, non è sempre quello più corretto.
Infatti la colecisti non è un organo malato che causa la formazione dei calcoli ma, come abbiamo detto, può solo “favorirla”. I calcoli si formano per un difetto metabolico dovuto ad un’alterata secrezione epatica di colesterolo, di Acidi biliari o di entrambi. Il difetto metabolico si può sempre correggere somministrando al paziente Acidi biliari e non è detto che debba persistere per tutta la vita. Ad esempio, una donna in gravidanza ha un’elevata probabilità di formare calcoli per un’alterazione temporanea del suo quadro ormonale ma, una volta che ha partorito, tutto tornerà verosimilmente nella norma e non rischierà più di fare altri calcoli. Allora perché per rimuovere i suoi calcoli si deve togliere anche la colecisti?
Se i calcoli sono di piccole dimensioni (fino a 5-6 millimetri), sono di colesterolo, non contengono calcio (cioè sono radiotrasparenti) e se il dotto cistico è pervio (cioè aperto), la probabilità di essere disciolti con una terapia medica con Acidi biliari per os entro 1 anno sarà elevata (80-90%). Una volta scomparsi, si dovrà valutare se questi si sono formati per un disordine metabolico transitorio (ad es. gravidanze) oppure stabile. Nel primo caso non sarà necessario attuare alcuna prevenzione, nel secondo si somministreranno Acidi biliari per os e si effettuerà un controllo ecografico una volta all’anno. L’ecografia sarà in grado di diagnosticare molto tempestivamente la formazione dei calcoli attraverso il riconoscimento dei primi aggregati di cristalli nella colecisti divenendo così una preziosa spia del nostro metabolismo epatico. Sarà allora sufficiente aumentare le dosi di Acidi biliari somministrate per ottenere una rapida dissoluzione dei cristalli che potrà avvenire verosimilmente entro 1-3 mesi.
Se i calcoli sono di dimensioni superiori ai 6 millimetri ed inferiore a 2 centimetri, non occupando più di 1/3 del lume della colecisti, contengono moderate quantità di calcio, il dotto cistico è pervio e la contrazione della colecisti è buona, si potrà porre l’indicazione alla Litotrissia Extracorporea.
Se i calcoli non rispondono a queste caratteristiche, potranno essere trattati chirurgicamente con la colecistectomia laparoscopica. A questo punto si pone il problema dell’indicazione alla chirurgia. Le linee guida consigliano l’indicazione all’intervento chirurgico solo nel caso in cui i pazienti siano sintomatici. Unico sintomo riconosciuto: la colica biliare. L’indicazione chirurgica nei pazienti asintomatici è posta solo nel caso di microlitiasi con calcoli < 3 mm o di un biliary sludge (sabbia biliare) per una aumentato rischio di incorrere in una pancreatite acuta.
Viene da molti sconsigliato l’intervento di colecistectomia laparoscopica a favore di quello tradizionale nei pazienti di età > 65 anni nei quali una litiasi di vecchia data abbia già dato una sintomatologia importante in quanto si è visto che in questi casi il numero di interventi di “Riconversione” è elevato.
Una volta rimossa la colecisti si dovrà però, anche in questi pazienti, affrontare il problema delle eventuali recidive di calcoli che si potranno sempre formare nelle vie biliari in un 10-20% dei casi, fino ad un 25% nei soggetti anziani.
Nei pazienti colecistectomizzati sarà pertanto necessario effettuare una terapia di mantenimento con Acidi biliari solo nei casi in cui si riterrà che il difetto del metabolismo epatico non era verosimilmente transitorio. La prevenzione ecografica sarà in questi pazienti più difficile da effettuare in quanto questa tecnica non è in grado, il più delle volte, di svelare la presenza degli aggregati di cristalli nelle vie biliari intra ed extraepatiche.

